Вы обратили внимание на то, что кожа выглядит усталой, несмотря на уходы по лицу, она утратила естественную свежесть и сияние. И вообще, она вам кажется желтой и тусклой. Однако не стоит впадать в панику. Часто причины желтоватого оттенка не во внутренних причинах. Существуют определенные внешние факторы, которые отвечают за такое состояние. К счастью, это можно легко контролировать и предотвращать.
Что такое желтоватая кожа и как идентифицировать такое состояние
Желтоватой называют кожу, которая слала бледной, приобрела желтый оттенок, потеряла свое естественное сияние. Но не стоит это путать с оливковым цветом эпидермиса. В отличии от тусклой и усталой желтоватой оливковая выглядит вполне здоровой.
С возрастом дерма становится все более сухой, она проявляет признаки старения — тонкие линии и морщины, постепенно теряет эластичность и тургор. Но желтоватая кожа не всегда является признаком начавшегося процесса старения. Это часто говорит о каких-то проблемах со здоровьем.
Как определить, что кожа стала желтоватой
Чтобы понять, желтоватый ли у вас цвет лица, обратите внимание на следующие признаки:
- кожные покровы приобрели коричневый или желтоватый цвет, который не является вашим родным цветом лица при прежних уходах по лицу;
- пятна на эпидермисе;
- цвет лица стал бледным;
- неподатливость покровов.
Если выразиться по-другому, кожа стала тусклой. Каждый раз, когда вам не по себе, чувствуете себя «не в своей тарелке», все это обязательно на ней отражается. При этом лицо выглядит безжизненным. То же самое бывает, когда дерма становится желтоватой.
Что способствует появлению желтоватого оттенка кожи
Внутренние и медицинские причины
1. Дефицит питательных элементов. Если организм не обеспечен достаточным количеством питательных веществ, кожа может приобрести желтоватый оттенок. Клетки нуждаются в минералах и витаминах, чтобы оставаться здоровыми. При недостатке питания их функциональность снижается, дерма становится тусклой, усталой и желтоватой. Это бывает при дефиците витаминов группы B, A, C, K.
Чтобы решить эту проблему, в рацион питания включают разноцветные овощи и фрукты. Выбирают для себя сбалансированную диету — морковь, орехи, апельсины, брокколи, мясо, ягоды, зеленные овощи. От такого питания кожа начнет светиться уже через несколько недель.
2. Анемия. Эритроциты — красные кровяные тельца отвечают за доставку кислорода в ткани организма. Их недостаток провоцирует анемию. При недостатке кислорода кожа бледнеет и приобретает желтоватый оттенок. При острой анемии в рацион включают продукты с большой концентрацией витамина B12 и железа. Врач назначит пищевые добавки с железом.
Образ жизни и другие причины
- Курение. Эта вредная привычка укорачивает жизнь и ускоряет процесс старения, являясь одной из основных причин преждевременного старения. Курение уменьшает синтез коллагена в организме и ускоряет выработку тропоэластина, который повреждает эластичные волокна и матриксный блок. Все это придает желтый оттенок эпидермису. Решить проблему можно, бросив курить.
- Стресс. Такое состояние влияет и на физическое, и на психическое здоровье. При стрессе организм вырабатывает гормон страха кортизол, который разрушает естественный защитный барьер дермы. Она становится тусклой и желтой. Когда дело доходит до защиты, главным становится управление стрессом. Можно помедитировать, позаниматься в спортзале, питаться здоровой пищей, пообщаться с друзьями.
- Бессонница. Кожа восстанавливается во время сна. Его недостаток препятствует этому процессу. Результат — желтая и тусклая дерма. Нужно спать не меньше 7-8 часов в сутки, чтобы кожа оставалась здоровой и сияющей.
Желтоватая кожа требует тщательного ухода. У нее есть механизм, с помощью которого она заботится о себе, но часто ей нужна ваша помощь, чтобы поддерживать хорошую форму. Если такая проблема обнаружена, нужно пересмотреть образ жизни, избавиться от вредных привычек.
Статья проверена 27.02.2023.
Статью проверил специалист: Трандофилов Михаил Михайлович,
Хирург-онколог, профессор, д.м.н., специалист по онкологии печени и желчевыводящих путей.
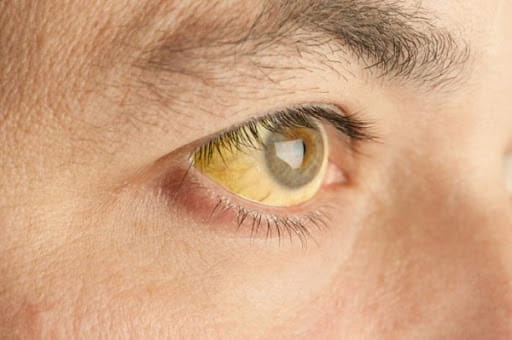
Вы заметили, что ваша кожа в последнее время приобрела необычный желтоватый или красноватый оттенок? Белки глаз, еще совсем недавно сияющие белизной, стали тускло или ярко желтыми? Побаливает печень, да и вообще общее состояние вызывает тревогу? Бросайте все и срочно идите к врачу – вполне возможно, у вас желтуха.
Но что такое желтуха? Строго говоря, это не заболевание, это состояние, при котором в крови происходит излишнее накопление билирубина, откладывающегося в тканях и окрашивающего в желтый цвет слизистые оболочки, склеры глаз и кожу. Билирубин – это особый желчный пигмент, находящийся в красных кровяных тельцах (эритроцитах). Как правило, прожив определенное количество дней, эритроциты разрушаются, и желчный пигмент поступает в печень, где после обработки снова отправляется в кровь в виде новых кровяных телец.
Но иногда этот процесс нарушается и билирубин начинает накапливаться в больших количествах: из-за слишком быстрого разрушения эритроцитов или при каких-либо проблемах с печенью, когда она не в состоянии обработать то количество билирубина, который в нее поступает. В некоторых случаях развитие желтухи происходит из-за закупорки печеночных протоков, через которые билирубин должен покидать печень.
Поэтому, можно сказать, что желтуха у взрослых – это следствие патологических процессов, развивающихся в печени и желчных путях. И, в зависимости от причины возникновения такого процесса, можно выделить три вида желтух:
- надпеченочная или гемолитическая желтуха (из-за слишком быстрого распада билирубина)
- печеночная (из-за заболеваний печени)
- подпеченочная или механическая желтуха (из-за закрытых печеночных протоков)
Дифференциальная диагностика желтух
Чтобы назначить правильное лечение, необходимо точно определить причину развития заболевания. Для этого проводится дифференциальная диагностика желтух, при которой, в первую очередь, происходит сбор анамнеза, учитывающего многие факторы: возможное наличие контактов с инфекционными больными, прием определенных лекарственных препаратов, возможность отравления гемолитическими ядами, проводимые парентеральные манипуляции (переливание крови, нанесение татуировки, прокалывание ушей), выяснение других причин, способных вызвать проблемы с разрушением или выводом билирубина.
После сбора анамнеза при дифференциальной диагностике желтух обязательно проводятся лабораторные и инструментальные исследования.
Надпеченочная желтуха
Надпеченочная желтуха развивается на фоне избыточного образования и быстрого распада билирубина. В результате такого усиленного разрушения печень не в состоянии вывести весь билирубин, что приводит к его обратному поступлению в кровь и, как следствие, к развитию заболевания.
Причины развития надпеченочной желтухи:
- гемолитические анемии (врожденные или приобретенные – микросфероцитозная наследственная анемия, овалоцитоз, гемоглобинопатия, серповидноклеточная анемия, талассемия, острая посттрансфузионная анемия);
- болезни неэффективного эритропоэза (первичная шунтовая гипербилирубинемия, эритропоэтическая уропорфирия, В12-дефицитная анемия);
- результат обширных инфарктов внутренних органов (чаще легких) или гематом;
- лекарственные и токсические повреждения (мышьяк, сероводород, фосфор, тринитротолуол, сульфаниламиды).
Также этот вид желтухи может являться симптомом других заболеваний: крупозной пневмонии, болезни Аддисона — Бирмера, малярии или проявляться при наличии злокачественных опухолей и при некоторых поражениях печени.
Основные симптомы надпеченочной желтухи: лимонно-желтый оттенок кожи, слизистой и склер глаз, кожные покровы из-за анемии бледные, незначительное увеличение печени.
Лечение надпеченочной желтухи
Выбор метода лечения надпеченочной желтухи зависит от причины избыточного образования желчного пигмента – заболевания, вызвавшего накопление билирубина в крови, и заключается, как правило, в проведении медикаментозной терапии, направленной на нормализацию работы печени.
Печеночная (паренхиматозная желтуха)
Печеночная (паренхиматозная желтуха) возникает на фоне массивного повреждения клеток печени (их структур, функций), что вызывает нарушение потребления билирубина печеночными клетками и проблемы с его выводом. Паренхиматозная желтуха является одним из самых распространенных заболеваний печени.
При дифференциальной диагностике паренхиматозной желтухи в первую очередь нужно исключить возможность инфекционного заболевания.
Причины развития паренхиматозной желтухи:
- острый вирусный гепатит
- инфекционный мононуклеоз
- лептоспироз
- токсические лекарственные или алкогольные поражения печени
- хронический агрессивный гепатит
- цирроз
- гепатоцеллюлярный рак
Основные симптомы паренхиматозной желтухи: красноватый, рубиновый оттенок кожи, увеличенная печень, боли в области печени, «печеночные ладони» (пятнистое покраснение), сосудистые звездочки, кожный зуд.
Лечение паренхиматозной желтухи
Выбор методов лечения желтухи этого типа зависит от причины, из-за которой развилось заболевание. Но, в любом случае, можно выделить консервативное (медикаментозное) лечение, которое заключается в избавлении от основного заболевания, и радикальное хирургическое вмешательство при запущенных случаях желтухи (трансплантация печени).
Консервативное лечение включает в себя применение медикаментозных средств (антигистаминные препараты, стероиды и др.), плазмаферез, фототерапия и соблюдение диеты. Терапия направлена на излечение от вируса, подавление возможности заражения окружающих, предотвращение развития цирроза печени. При лечении хронических аутоиммунных гепатитов проводится терапия кортикостероидами.
К сожалению, методы терапевтического лечения не в состоянии полностью избавить человека от вируса, но постоянное, систематическое лечение уменьшает воспалительный процесс в организме.
В случае далеко зашедшего паталогического процесса, когда не удается достичь ремиссии и уже начинают развиваться различные осложнения, речь может идти о трансплантации печени.
Подпеченочная (механическая) желтуха
Подпеченочная (механическая) желтуха у взрослых развивается из-за нарушения свободного тока желчи в двенадцатиперстную кишку по причине сужения желчных протоков.
Сужение может развиться по разным причинам:
- наличие камней в общем желчном протоке
- наличие опухолей поджелудочной железы, печени, общего желчного протока, желчного пузыря
- паразиты
- рубцовые изменения (часто возникают после операций)
- атрезия или гипоплазия желчных путей (аномалия развития, приводящая к недоразвитию тканей)
- холангиокарцинома (злокачественная опухоль желчных протоков)
- доброкачественное сужение протоков
Доброкачественные сужения протоков и холангиокарцинома (злокачественная опухоль) могут также являться причиной поражения протоков при первичном склерозирующем холангите (хроническом прогрессирующем поражении желчных протоков).
Основные симптомы механической желтухи: окрашивание кожи, слизистой и склер глаз в желтый цвет с зеленоватым оттенком, повышение температуры, кожный зуд.
В последнее время отмечается прогрессивный рост доброкачественной и злокачественной патологии органов гепатопанкреатодуоденальной зоны (двенадцатиперстной кишки, печени с желчными протоками и желчным пузырем, поджелудочной железы). Это неизбежно приводит к увеличению числа пациентов с механической желтухой, среди которых преобладают люди пожилого и старческого возраста с выраженной сопутствующей патологией, которая прямо влияет на степень тяжести течения заболевания, приводя к довольно высокой летальности при механической желтухе.
Лечение механической желтухи
При механической желтухе, обусловленной доброкачественными процессами, основной проблемой является наличие камней в общем желчном протоке, которые мешают нормальному оттоку желчи. Камни могут периодически вызывать закупорку желчных путей, что проявляется желчными коликами, воспалением желчных протоков (холангитом), панкреатитом или механической желтухой.
Эндоскопическая папиллосфинктеротомия
Сегодня большое распространение в решении проблемы восстановления нормального движения желчи получила эндоскопическая папиллосфинктеротомия (ЭПСТ).
Для выполнения ЭПСТ необходимо иметь точное представление о характере препятствия (размеры, количество и расположение камней, протяженность сужения желчного протока). Немаловажную роль играет соотношение размеров камней и ширина желчных протоков ниже уровня закупорки, так как при больших размерах камней (выше диаметра нижележащего протока) необходимо выполнять их дробление (литотрипсию).
Эндоскопическая папиллосфинктеротомия позволяет удалить около 90% камней, расположенных в желчном протоке.
Не менее актуальна проблема лечения механической желтухи при злокачественных заболеваниях гепатобилиарного тракта и поджелудочной железы. Данное осложнение встречается практически у всех больных со злокачественными образованиями в этой зоне: из-за сдавливания или закупорки просвета желчевыводящих путей.
К сожалению, не многим пациентам со злокачественными образованиями гепатобилиарного тракта и поджелудочной железы можно выполнить радикальное лечение.
Как правило, больным с механической желтухой, вызванной нарушением оттока желчи злокачественными новообразованиями, выполняются паллиативные вмешательства, направленные на снижение уровня холестаза (недостаточность поступления желчи).
Выделяют следующие методы лечения механических желтух:
Открытые:
- наложение холецисто-, холедохо-, бигепатикоеюноанастомозы
Малоинвазивные:
- наружно-внутреннее дренирование
- стентирование
- наружное дренирование желчных протоков
В настоящее время все больше внимания уделяется антеградным (чрезкатетерным) вмешательствам при заболеваниях желчевыводящих путей и поджелудочной железы.
Чрескожная чреспеченочная холангиостомия
Различают две методики лечения механических желтух:
- двухэтапная (при помощи стилет-катетера Лундерквиста)
- одноэтапная (при помощи иглы Чиба)
Методика двухэтапной чрескожной чреспеченочной холангиостомии при помощи стилет-катетера Лундерквиста заключается в выполнении пункции печени из правого бокового доступа.
При помощи введенного рентгенконтрастного вещества и под контролем электроннооптического преобразователя выполняется пункция визуализированного желчного протока стилет-катетером Лундерквиста. После удаления стилета и убеждения в том, что из катетера оболочки поступает желчь, вводится специальный проводник, который проводится до места, где сужается проток. Производится формирование внутрипеченочного канала, устанавливается постоянный катетер и, после рентгенконтроля положения катетера, выполняется его фиксация к коже.
При методике одноэтапной чрескожной чреспеченочной холангиостомии осуществляется тонкоигольчатая пункция внутрипеченочного желчного протока иглой Чиба. Проводник Лундерквиста проводится через просвет иглы до места сужения протока. Игла удаляется, на проводник нанизывается обменный катетер с вставленной в него металлической трубкой, которая проводится до стенки пунктированного протока. Через катетер в просвет протока вводится проводник до места сужения и выполняется расширение внутрипеченочного канала. После установления постоянного катетера проводится рентгенографическое исследование с целью контроля его положения, и катетер фиксируется к коже.
Для улучшения качества жизни больного после купирования давления в протоках, выполняется восстановление просвета желчных протоков (реканализация).
Существуют следующие способы реканализации желчных протоков:
- катетерное внутреннее дренирование
- эндопротезирование
- формирование компрессионных протоково-кишечных анастомозов с помощью магнитных элементов
- формирование билиогастрального анастомоза.
Катетерное внутреннее дренирование желчных протоков при механической желтухе
Одномоментное внутреннее дренирование желчных протоков проводится только в том случае, если при выполнении наружного дренирования удалось завести проводник за уровень сужения протока. В противном случае выполняется отсроченное внутреннее дренирование после купирования недостаточного поступления желчи и билиарной гипертензии путем наружного дренирования желчных протоков.
Отсроченное внутреннее дренирование выполняется, как правило, через 10 суток после адекватного наружного дренирования.
Эндопротезирование желчных протоков
Выполняется с целью восстановления естественного тока желчи в желудочно-кишечном тракте. Выполнение эндопротезирования возможно лишь при прогнозируемой продолжительности жизни больного не более 6 месяцев, ввиду неизбежной закупорке просвета эндопротеза после 6 месяцев с момента установки стента.
Чрескожная чреспеченочная микрохолецистостомия
Операция проводится для устранения недостаточности поступления желчи при закупорке дистальных отделов общего желчного протока. Также вмешательство показано для уменьшения давления внутри желчного пузыря при остром холецистите у лиц старческого возраста и у больных с тяжелой сопутствующей патологией, не позволяющей выполнить радикальное оперативное лечение.
Микрохолецистостомия по методу Сельдингера
На коже, под контролем ультразвукового сканирования, выбирают место для оптимальной пункции желчного пузыря, производят разрез кожи и иглой Чиба осуществляют пункцию желчного пузыря. Через просвет иглы в просвет пузыря вводится проводник, по которому производится расширение канала. После рентгенконтрастного контроля положения дренажа выполняется его фиксация к коже.
| Услуги | Цена | Запись на прием |
|
|---|---|---|---|
| Радиочастотная абляция печени | от 40000 руб. | ||
| Биопсия печени и опухолей печени | 17 000 руб. | ||
| Операции на печени | от 15000 руб. |
Желтуха — диагностический признак патологических изменений в печени и других органах.
Многие полагают, что «желтуха» является альтернативным названием гепатита, однако в медицинской практике данным термином обозначают название многих заболеваний. Данная патология характеризуется возникновением желтушного оттенка кожных покровов, что обуславливается патологиями обмена билирубина.
Желтуха является часто встречаемым заболеванием. Имеет высокую распространенность в странах с жарким климатом. Вероятность заразиться желтухой увеличивается при несоблюдении гигиенических мероприятий.
Что это такое?
Желтуха – это целый ряд симптомов, которые проявляются в виде окрашивания кожи, склер и слизистых оболочек в желтый цвет, что связано с избыточным накоплением в организме билирубина. В норме это вещество высвобождается в процессе распада эритроцитов, который происходит в селезенке. Затем билирубин перемещается в печень и после участия в обменных процессах покидает организм.
При нарушении какого-либо этапа происходит накопление билирубина в крови, что приводит к окрашиванию склер и слизистых оболочке в желтый цвет.
Почему это происходит? В процессе распада гемоглобина в организме вырабатывается желтый пигмент. В нормальном состоянии он покидает организм в процессе дефекации.
При развитии желтухи, которая сопровождается недостаточностью печени и нарушением проходимости желчевыводящих путей, довольно много билирубина остается в крови.
При этом незначительное количество этого вещества выводится через кожу или почки.
Желтуха – это какой гепатит?
Чаще всего желтухой в народе называют гепатит А, или болезнь Боткина. Это вирусная патология, которая сопровождается общей интоксикацией организма и нарушением работы печени. Кроме того, существуют вирусные гепатиты В и С, а также аутоиммунные, мононуклеозные, токсические, бактериальные, лекарственные формы заболевания.
Инкубационный период при развитии желтухи может продолжаться в течение нескольких месяцев. В зависимости от продолжительности болезнь может быть острой, затяжной или хронической.
Что является предпосылкой заболевания?
Желтуха любого вида часто бывает не самостоятельным заболеванием, а следствием или попутно возникающим нарушением в организме. Толчком к развитию болезни могут быть:
- появление в печени образований, доброкачественных или злокачественных
- врожденные нарушения в строении желчевыводящих путей
- патологические процессы в печени, желчном пузыре
- заражение паразитическими микроорганизмами
- длительный прием некоторых лекарств
- осложнения после хирургических вмешательств.
Нужно знать, как передается желтуха, чтобы понимать, чего нужно избегать, чтобы не заразиться. Главные пути передачи:
- половые отношения с человеком, носителем вируса или болеющим желтухой
- члены семьи, уже имеющие это заболевание
- употребление наркотиков
- поездка или пребывание в регионе с высоким процентом заболеваемости желтухой.
Желтуха отличается тем, что лечить ее приходится по-разному, в зависимости от интенсивности и продолжительности заболевания. Поскольку факторов, которые могут спровоцировать заболевание, много, патология может принимать различные формы. Разные виды желтух диагностируются и лечатся отдельно.
Симптомы
Симптомы желтухи у взрослых напрямую зависят от формы и стадии заболевания. У одних пациентов признаки болезни малозаметны, у других – ярко выражены и значительно ухудшают общее состояние больного.
Желтуха может сопровождаться следующими проявлениями:
- При печеночной форме пациент жалуется на отсутствие аппетита, тянущие боли в области правого подреберья, постоянную тошноту, ощущение горечи во рту. Кожа, белки глаз, слизистые оболочки, ладони приобретают желтовато- красный оттенок, а тело покрывается сосудистыми звездочками. В тяжелых случаях возникает рвота, появляется жидкий стул, повышается температура. Характерным признаком поражения печени является обесцвечивание кала и потемнение мочи. Интоксикация организма сопровождается интенсивным кожным зудом, слабостью и специфической симптоматикой, сопровождающей конкретное заболевание.
- Механическая желтуха имеет аналогичные симптомы, но в этом случае положение больного ухудшается интенсивными, резкими болями в правом подреберье, которые возникают при закупорке желчных протоков. Печеночные колики могут не отпускать длительное время, при этом боль отдает в плечо, под лопатку и надключичную область. Кожа на лице становится желто- зеленого цвета. Кожный зуд бывает настолько нестерпимым, что больной может расчесывать кожу до крови.
- Надпеченочная желтуха сопровождается интоксикацией организма, лимонным цветом кожи, окрашиванием в желтый цвет склер глаз и слизистых оболочек. В лабораторных анализах крови наблюдается падение уровня гемоглобина (анемия) и эритроцитов. Печень и селезенка увеличиваются в размерах, что вызывает постоянные боли в правом подреберье. В особо тяжелых случаях излишек билирубина может вызвать поражение нервной системы и увеличить риск развития опасных осложнений.
Симптомы инфекционной желтухи вызываются вирусами гепатита. Заражение происходит через кровь, биологические среды или бытовым путем (болезнь Боткина).
Желтуха у новорожденных
Физиологическая желтуха – это патология, которую чаще всего диагностируют у новорождённых детей. Она может поражать около 60–70% малышей и давать о себе знать на 3–4 день после появления на свет.
Физиологическая желтуха не является недугом, так как со временем все её проявления исчезают.
Физиологическая желтуха возникает по причине незрелости определённых систем организма, которые участвуют в метаболизме представленного компонента.
Физиологическая желтуха у детей не вызывает никаких нарушений общего состояния. Если она имеет сильную выраженность, то ребёнок все время хочет спать, плохо сосёт, а в некоторых случаях происходит рвота. Степень тяжести патологии можно определить по уровню прямого билирубина в крови. Он примет максимальное значение на 3-й день жизни крохи.
Предотвратить токсическое влияние этого компонента крови на детский организм удаётся благодаря его соединению с альбумином. Но, как показывает практика, не во всех случаях физиологическая желтуха покидает новорождённых детей так быстро.
Возможные последствия
Важно понимать, чем опасна желтуха при несвоевременном лечении. Билирубин — это токсин, который может накапливаться не только в крови, но и во внутренних органах.
Последствия желтухи — это опасные осложнения, которые влияют на состояние всех систем органов:
- цирроз печени — повреждение функциональной ткани с образованием соединительнотканных рубцов;
- интоксикация нервной системы, развитие печеночной комы;
- при механической желтухе — перитонит с явлениями сепсиса.
Желтуха может быть признаком многих заболеваний, которые несут разную степень опасности для человека.
Ее последствия в дальнейшем могут проявляться в нарушении работы печени и нервной системы, а также становиться причиной хирургического вмешательства.
Схема терапии направлена как на устранение основного возбудителя болезни, так и на поддержание общего состояния больного. При своевременном лечении опасных последствий можно избежать и добиться полного выздоровления.
Что делать в первую очередь?
При появлении первых признаков желтухи нужно немедленно обращаться к врачу – терапевту, хирургу или гастроэнтерологу. Иногда требуется консультация инфекциониста для исключения тяжелых инфекций (малярии, брюшного тифа, сепсиса). Желтушность кожи может свидетельствовать о серьезном заболевании.
Врач проведет осмотр, оценит все имеющиеся жалобы и симптомы и назначит дополнительное обследование, которое включает в себя следующие анализы:
- Общий анализ крови – покажет количество гемоглобина, эритроцитов и других клеток крови (анемия возникает при гемолитических желтухах).
- Анализ крови биохимический – определяет количество билирубина (прямой и непрямой фракции), печеночных ферментов. Их повышение говорит в пользу печеночной (паренхиматозной) желтухи.
- УЗИ печени и органов брюшной полости. Покажет точные размеры печени, селезенки. Определит, есть ли камни в желчных потоках, метастазы в печени, увеличено ли давление в печеночных сосудах, имеется ли свободная жидкость в брюшной полости.
Лечение желтухи у взрослых
При появлении желтухи лечение у взрослых в большинстве случаев проводится комплексное и включает в себя: медикаментозное лечение, физиотерапевтические мероприятия, методы народной медицины, хирургическое вмешательство (по необходимости) и диету.
Медикаменты
Медикаментозное лечение желтухи осуществляется при помощи таких лекарственных групп препаратов:
- противовирусные (если причина симптома – действие вируса: Виферон, Рибавирин);
- витаминные комплексы (Нейробион);
- гепатопртекторы (Гептрал, Эссенциале, Хепель);
- урсодезоксихолевая кислота (Урсосан, Урсофальк);
- энтеросорбенты (Атоксил, Энтеросгель);
- антибактериальные лекарственные препараты (если симптом бактериальной природы: Доксициклин);
- иммуностимуляторы (Полиоксидоний, Циклоферон) и др.
Также при желтухе могут понадобиться препараты, помогающие:
- устранить тошноту и рвоту (Церукал);
- избавить от болезненных ощущений (Но-шпа);
- устранить зуд (Диазолин);
- успокоить нервную систему (Нервохель).
Подбор лекарственных средств может осуществлять исключительно специалист, учитывая множество факторов (возраст пациента, основную причина возникновения желтухи, совместимость препаратов и др.).
Питание и диета при желтухе
В больницах пациенты, страдающие заболеваниями с желтушными проявлениями, получают диетическое питание № 5 по Певзнеру.
Во время болезни следует отказаться от:
- всех видов консервации;
- жирной пищи (мясомолочной, рыбной);
- жареного, которое при желтухах категорически противопоказано;
- шоколада, какао, кофе, сдобных изделий из теста, приправ, пряностей;
- любых видов алкоголя.
В рацион включается:
- увеличенный объем жидкостей – соки и компоты из нейтральных и сладких фруктов, минеральные воды без газа, сладкое питье;
- вязкие и щадящие каши, кисели, пюре;
- подсушенный хлеб, нежирное мясо в варёном виде, или приготовленное на пару (котлеты, тефтели), нежирная отварная и запечённая рыба;
- сыры и нежирный творог, запеканки, пудинг;
- мармелад и фруктовый зефир;
- ограничено – масла;
- свежие, сладкие фрукты.
Отзывы
Мы подобрали некоторые отзывы людей, которые уже переболели желтухой:
- Анна: «Переболела желтухой во взрослом возрасте. Лечилась больше месяца в стационаре, но изменений в показателях печеночных проб не наблюдалось. Так и выписали. Позже проходила анализы повторно и та же картина. Сдала потом анализы на гепатит, обнаружили антитела к гепатиту А, положили обратно в стационар, назначали по 5 капельниц в день и все равно безрезультатно. Даже не знаю, как быть и почему так происходит».
- Игорь: «У меня взрослая дочь и у нее часто возникает желтуха. Несмотря на лечение, уровень билирубина все равно повышается. Врачи продолжают терапию, но мы с женой очень переживаем, так как точной причины симптома до сих пор не знаем».
- Ира: «У моего сына также был повышен билирубин и уменьшался он медленно. У него диагностировали патологию щитовидной железы, поэтому желтуха – это очень серьезно и невозможно сразу определить основную причину ее возникновения».
Профилактика
Очевидно, что после того, как человек переболеет желтухой, его могут подстерегать различные последствия. Ведь это не самостоятельное заболевание, а лишь симптом иных патологий. Именно поэтому заболевание проще предупредить, чем потом продолжительное время заниматься его лечением.
Среди профилактических мер выделяют следующие:
- для того, чтобы предотвратить заражение гепатитами, которые передаются воздушно-капельным путем, необходимо перед едой всегда мыть руки с мылом, также это нужно и после посещения туалета;
- овощи, фрукты тоже должны подвергаться мытью и термической обработке, особенно если приобретены в магазинах самообслуживания;
- употребление сырой воды лучше сократить до минимума;
- не должен происходить контакт с кровью других людей, поэтому не рекомендуется использовать чужие маникюрные принадлежности и бритвы, косметологические процедуры должны проводиться только в проверенных местах, где соблюдаются правила стерилизации;
- при половых контактах лучше использовать презерватив, особенно это касается связей с малознакомыми людьми;
- для предотвращения желтухи, развивающейся на фоне инфекционного мононуклеоза, нельзя использовать чужую посуду и лучше исключить поцелуи.
Желтуха – это патология, свидетельствующая о том, что в печени и желчном пузыре возможны нарушения. При первых признаках пожелтения кожных покровов необходимо сразу обращаться за медицинской помощью. Только специалист способен правильно установить причину развития патологии и назначить верное лечение.
Желтуха у взрослых: симптомы и лечение гипербилирубинемии
Желтуха (болезнь Госпела) – это проявление заболеваний, вызванных нарушениями в работе гепатобилиарной системы (печень, желчный пузырь, желчевыводящие каналы). Для нее характерно пожелтение глаз, кожи и слизистых. При выявлении симптомов желтухи у взрослых нужно обращаться к гепатологу или гастроэнтерологу. Эти признаки указывают на повышение в крови уровня желчного пигмента, то есть билирубина. Для уточнения вида болезни проводят печеночные тесты. По результатам определяют локализацию нарушений и оптимальные способы лечения.
Что называют желтухой в обиходе и в медицине
На вопрос, что такое желтуха, более 80% людей ответят: болезнь Боткина.
В действительности рост количества билирубина (желчного пигмента) в крови и, как результат, пожелтение видимых поверхностей, вызывается множеством факторов.
Собственно гепатит А является только одной из возможных причин. Ошибочно полагать, что желтизна склеры глаз или слизистых связана исключительно с вирусной болезнью.
Болезнь Госпела – природная реакция организма на повышение содержания билирубина в мягких тканях или сыворотке крови. Она сопровождает более 20 патологий, связанных с нарушениями в работе гепатобилиарной системы.
Как определить желтуху: характерные симптомы
Признаки желтухи у взрослого определяются формой и стадией основного заболевания. Более 93% возможных патологий сопровождает характерная желтушность кожи. На сбои в функционировании желчного, печени и желчевыводящих каналов указывают такие симптомы:
- повышенная температура;
- кожный зуд;
- жидкий стул;
- обесцвеченный кал;
- горечь во рту;
- желтый цвет кожи;
- боли в правом подреберье;
- пожелтевшие глаза;
- отсутствие аппетита;
- темная моча;
- желтизна слизистых оболочек (особенно заметна на языке).
Желтушный синдром не является специфическим проявлением конкретного заболевания. Чтобы распознать патологию у взрослого, нужно определить характерные симптомы. К примеру, при поражении печени (печеночная желтуха) кожа становится желтой с красным оттенком, если же цвет зеленоватый, это указывает на сбои в работе желчных протоков.
Человек с болезнью Госпела выглядит уставшим, апатичным или раздраженным. Из-за роста уровня билирубина происходит раздражение нервных окончаний в коже.
Поэтому взрослые жалуются на зуд, который усиливается в вечерние часы. При механической желтухе, вызванной обтурацией (сужением) желчных каналов, возникают жалобы на спастические боли в боку.
Иногда они усиливаются после тяжелой физической работы, приема пищи или спиртного.
Классификация желтухи у взрослых
Большое количество билирубина в плазме (гипербилирубинемия) вызвано нарушением обмена желчного пигмента.
В гастроэнтерологии выделяют 2 вида желтух:
- Псевдожелтуха – возникает вследствие скопления в тканях каротинов из-за частого употребления цитрусовых, моркови, других оранжевых овощей и фруктов. В желтый цвет окрашивается исключительно кожа.
- Истинная желтуха – спровоцирована нарушениями в работе гепатобилиарной системы у взрослых, из-за чего содержание желчного пигмента в крови повышается. Сопровождается пожелтением не только кожи, но и склеры глаз, слизистых.
В зависимости от причинных факторов выделяют такие типы болезни Госпела у взрослых:
- гемолитическая (надпеченочная);
- механическая (подпеченочная, обтурационная);
- паренхиматозная (печеночная).
Таблица с основными типами болезни Госпела у взрослых:
| Признаки | Подпеченочная | Гемолитическая | Печеночная |
| Причины и факторы | Отток желчи из желчного пузыря нарушается вследствие закупорки протоков камнями, опухолями или кистами | Распад красных кровяных клеток (эритроцитов) приводит к высвобождению гемоглобина, который трансформируется в билирубин | Повреждение печеночной ткани (паренхимы) вирусными инфекциями, токсинами, аллергическими реакциями, кислородным голоданием |
| Период развития | Патология начинается остро в момент продвижения камней по желчным каналам. При опухолевых патологиях и кистах симптоматика нарастает медленно по мере увеличения новообразований | Наступает быстро и сопровождается анемией из-за снижения уровня эритроцитов | Симптоматика нарастает медленно. Начинается желтуха с диспепсических явлений – снижения аппетита, тошноты, горечи во рту |
| Характерный цвет кожи | Желтовато-серый или желтый с зеленым оттенком | Бледно-желтый или лимонный | Ярко-желтый, иногда с оранжевым оттенком |
| Увеличение (гипертрофия) печени | Умеренное | Незначительное | Сильное |
| Концентрация желчного пигмента | Повышено содержание связанного (прямого) билирубина | Высокий уровень несвязанного билирубина | Увеличено содержание и связанного, и несвязанного билирубина |
Чтобы определить, какая бывает желтуха у новорожденных, выявляют типы нарушений в обмене веществ. Через 1-2 дня после рождения детская кожа приобретает желтоватый оттенок.
Такая желтуха называется физиологической и не требует лечения. Симптом проходит самостоятельно в течение 2 недель.
У подростков в 80% случаев она вызвана болезнью Боткина, мононуклеозом или сужением желчевыводящих каналов.
Надпеченочная
Гемолитическая желтуха у взрослых возникает из-за ускоренного синтеза желчного пигмента или преждевременной гибели кровяных клеток. Механизм возникновения связан с разрушением структуры эритроцитов (гемолизом). Из-за этого увеличивается уровень непрямого билирубина в сыворотке крови.
К причинам гипербилирубинемии относят:
- токсическое отравление;
- злоупотребление алкоголем;
- длительное лечение аптечными средствами;
- анемию;
- малярию.
Кожный зуд у взрослых отсутствует или слабо выражен. При критическом снижении уровня эритроцитов печень сильно увеличивается.
Подпеченочная
Механическая желтуха получила свое название из-за особенностей возникновения – непроходимости желчевыводящих путей или пузыря. Патология у взрослых вызвана частичной или полной закупоркой протоков.

Основными факторами выступают:
- опухоли в желчном;
- кистозные образования;
- гнойное воспаление;
- панкреатит;
- камнеобразование.
Желтизна слизистых и боли в правом подреберье – первые признаки желтухи. Из-за нарушения транспорта желчи в тонкий кишечник желчный пигмент накапливается в мягких тканях и крови. Поэтому кожные покровы и слизистые оболочки приобретают желто-зеленый оттенок.
Печеночная
Паренхиматозная форма патологии вызвана заболеваниями печени. Повреждение ее ткани приводит к гибели гепатоцитов, которые перерабатывают билирубин. К причинам желтухи у взрослых относят:
- вирусные инфекции печени;
- билиарный цирроз;
- токсическое отравление;
- онкологические заболевания;
- злоупотребление лекарствами.
Медикаментозная желтуха вызывает рвоту, тяжесть в эпигастрии, тошноту, металлический привкус во рту. При отсутствии адекватной терапии кожа приобретает красноватый оттенок, потому что в крови увеличивается содержание печеночных ферментов.
Особенности при беременности
Во время вынашивания плода печень испытывает избыточные нагрузки, связанные с токсикозом, гормональной перестройкой, снижением иммунитета. К причинам болезни Госпела при беременности относят:
- нарушенное питание;
- избыток половых гормонов;
- витаминную недостаточность;
- обострение хронических патологий;
- психоэмоциональное перенапряжение;
- холестаз (прекращение оттока желчи в тонкий кишечник).
Желтуху выявляют в первом или третьем триместрах. Женщины жалуются на горечь во рту, сильную тошноту, кожный зуд, рвотные позывы, отсутствие аппетита, снижение массы тела. На последних сроках беременности желтуха вызвана гестозом, то есть поздним токсикозом. Его проявления:
- головная боль;
- пожелтение кожи;
- судороги;
- боли в костях;
- дискомфорт в области печени;
- проблемы с пищеварением.
Болезнь Госпела опасна негативными последствиями как для матери, так и для плода. Не исключены сильные кровотечения после родов, остеопороз, гипербилирубинемия у ребенка и другие патологии гепатобилиарной системы.
Из-за чего у взрослых бывает желтуха
Причины возникновения болезни связаны с непроходимостью желчевыводящих каналов, патологиями печени, преждевременным распадом эритроцитов. Билирубин относится к токсическим веществам, поэтому увеличение его концентрации опасно дисфункцией внутренних органов. Желтушный синдром часто возникает у взрослых при инфекционных заболеваниях печени, нарушении метаболизма желчного фермента.
К наиболее вероятным причинам болезни Госпела у взрослых относятся:
- кисты в поджелудочной железе;
- стеноз (сужение) желчевыводящих каналов;
- воспаление желчного (холецистит);
- желчнокаменная болезнь;
- опухоли в желчных протоках;
- инфекционный мононуклеоз;
- билиарный цирроз;
- сифилис;
- вирусные гепатиты;
- лептоспироз;
- болезнь Ходжкина;
- глистные инвазии;
- панкреатит;
- талассемия;
- послеоперационные осложнения.
Желтуха, возникающая при поражении печени лекарственными препаратами, называется медикаментозной. Нарушение метаболизма желчного фермента у взрослых вызывается приемом нейролептиков, антибиотиков, антидепрессантов и лекарств, которые угнетают иммунитет.
Чем опасна желтуха как симптом
Тяжесть осложнений гипербилирубинемии у взрослых определяется причинами.

Заболевания, которые сопровождаются желтухой, вызывают следующие последствия:
У мужчин болезнь Госпела нередко вызывает патологии мочеполовой сферы, а у женщин – остеопороз и заболевания билиарной системы. Осложнения чреваты не только сбоями в работе внутренних органов, но и смертельным исходом.
Диагностика в клинике
Если у взрослого возникают симптомы желтушного синдрома, надо обратиться к гастроэнтерологу или гепатологу. Чтобы определить причины гипербилирубинемии, используют такие диагностические методы:
По результатам обследования врач устанавливает диагноз, определяет эффективную стратегию лечения.
Лечение болезни Госпела
Чтобы вылечить желтуху, одновременно используют несколько методов терапии. Выбор методики определяется типом заболевания. При относительно несерьезных нарушениях назначается консервативная терапия и диета. Лечение желтухи у взрослых предусматривает прием таких медикаментов:
- ферменты (Креон, Панкреатин, Фестал) – ускоряют обмен веществ, нормализуют пищеварение;
- антивирусные (Софосбувир, Рибавирин, Даклатасвир) – уничтожают вирусную инфекцию при гепатите С;
- гепатопротекторы (Карсил, Эссенциале Форте, Фосфоглив) – защищают печеночные клетки от разрушения;
- липотропные (Урсофальк, Урсосан, Гринтерол) – растворяют камни в желчном и протоках;
- антибиотики (Сумамед, Супракс, Рулид) – уничтожают патогенные бактерии, ликвидируя воспаление в желчном.
Лечить желтуху в домашних условиях рекомендуется под контролем врача. Противомикробное и антивирусное лекарство принимают при инфекционных патологиях строго по схеме, назначенной доктором. Чтобы уменьшить симптоматику, понадобятся анальгетики, желчегонные и жаропонижающие средства.
Диета при желтухе предполагает прием ограниченного количества жирной пищи. Для уменьшения нагрузки на печень взрослые должны употреблять не более 40 г жиров в сутки. Чтобы поскорее избавиться от желтухи, нужно отказаться от консервации, жареного мяса, пряностей, жирных блюд.
Перед тем как лечить желтуху, врач определяет особенности течения патологии. В периоды ремиссии для скорейшего восстановления функций гепатобилиарной системы назначаются физиотерапевтические процедуры – фототерапия, электрофорез, магнитотерапия, бальнеотерапия и т.д.
Сколько длится симптоматика
Продолжительность терапии и клинических симптомов определяется серьезностью нарушения обмена билирубина. При механической форме болезни у взрослых курс лечения составляет 1-3 месяца. В случае оперативного вмешательства возможно увеличение периода реабилитации до 6-7 месяцев.

При билиарном циррозе, гепатите С прогноз неутешительный. Симптоматика сохраняется навсегда из-за невозможности восстановления функций печени. Эти патологии влекут за собой осложнения, которые приводят к смерти.
Профилактика желтухи
Желтушный синдром сопровождает множество заболеваний инфекционного, аутоиммунного, аллергического происхождения. Поэтому специфической профилактики болезни у взрослых не существует. Чтобы снизить риск желтухи, нужно:
- соблюдать правила гигиены;
- избегать случайных половых контактов;
- нормализовать режим бодрствования и сна;
- вовремя лечить заболевания печени;
- не злоупотреблять гормональными препаратами;
- рационально питаться;
- вести здоровый образ жизни.
Противожелтушной вакцины нет, так как болезнь Госпела является только симптомом других патологий.
Болезнь Боткина: важные вопросы
Боткина – одна из самых распространенных причин гипербилирубинемии у взрослых. В связи с этим у многих людей возникают вопросы:
- Болезнь Боткина – это какой гепатит? Инфекционное заболевание вызывается вирусом гепатита А, в связи с чем и получило свое второе название.
- Сколько длится инкубационный период Боткина? С момента проникновения вируса в организм до первых признаков патологии проходит от 14 до 42 дней.
- Можно ли заболеть второй раз? После заражения иммунная система вырабатывает к вирусу антитела. Поэтому после перенесенной болезни Боткина рецидивов не возникает.
- Возможно ли инфицирование через зараженные продукты? Гепатит А передается алиментарным путем, то есть через питание. Поэтому инфицирование часто происходит при употреблении зараженной воды или продуктов.
- Смертельна ли болезнь Боткина? При соблюдении диеты и правильной терапии гепатит А хорошо поддается лечению. Но в случае запоздалого обращения к врачу возникают осложнения, из-за которых больной может умереть.
Желтуха – тревожный симптом, который указывает на гипербилирубинемию у взрослых. Она вызывается инфекциями, метаболическими нарушениями, злоупотреблением таблетками, дисфункцией костного мозга и т.д. Чтобы предотвратить осложнения и избавиться от болезни, нужно обращаться к врачу при первых же симптомах желтухи.
Желтуха
Заболевание, связанное с поражением печени. Желтуха – серьезное заболевание не только печени, но и желчных путей. Желтуха может наблюдаться и при других заболеваниях. К наиболее распространенным заболеваниям, приводящим к желтухе можно отнести:
- болезнь поджелудочной железы;
- инфекционные болезни;
- анемия;
- повышенный распад эритроцитов
Повышенный распад кровяных телец может наблюдаться при различных инфекционных поражениях. Может страдать костный мозг больного. При желтухе кожные покровы окрашиваются в желтый цвет. Желтеют склеры, небо, кожные покровы и слизистая оболочка.
Моча при этом окрашивается в темный цвет. Обесцвечиваются испражнения больного. В зависимости от причин желтухи ее разделяют на следующие виды:
- механическая;
- паренхиматозная;
- гемолитическая
Механическая желтуха наблюдается при закупорке желчных путей. В свою очередь эта патология вызвана нарушением оттока желчи. Какие именно заболевания вызывают такую патологию? К наиболее распространенным причинам механической желтухи относят:
- желчнокаменная болезнь;
- рак желчных путей;
- опухоли;
- спайки
Паренхиматозная желтуха развивается в результате воспалительных процессов в паренхиме печени. При этом данные нарушения характерны для болезни Боткина, Васильева, Вейля. А также при тифе, пневмонии и при отравлениях.
Гемолитическая желтуха развивается при усиленном распаде эритроцитов. Причиной распада эритроцитов является отравление ядами, переливание несовместимой крови и малярии.
Симптомы
Клинические признаки заболевания различаются в зависимости от его видов. Однако наиболее характерным признаком болезни является желтушность. При этом желтеют не только кожные покровы, но и слизистые.
К общим симптомам желтухи можно отнести следующие признаки:
- кожный зуд;
- изменение окраски кожи;
- кровоточивость;
- повышенное содержание билирубина;
- слабость;
- увеличение печени;
- увеличение селезенки
Следует отметить, что кожный зуд проявляется при механической желтухе. Изменяется цвет кожа. Кожа становится зеленоватая.
Механическая желтуха сопровождается обесцвечиванием кала. Моча темного цвета. Течение данного вида желтухи зависит от основной патологии.
Паренхиматозная желтуха также характеризуется изменением цвета кожи. При этом кожа перекрашивается в красный цвет. Отмечается слабость, кровоточивость. А также увеличивается печень.
Гемолитическая желтуха характеризуется окрашиванием кожи в лимонно-желтый цвет. Испражнения приобретают темно-коричневый цвет. Но при гемолитической желтухе отсутствует кожный зуд.
Характер течения гемолитической желтухи напрямую зависит от основного заболевания. Но следует отметить, что данный вид желтухи сопровождается увеличением печени и селезенки. Это наиболее характерный симптом.
Диагностика
При диагностике желтухе большую роль отводят сбору необходимых сведений. То есть непосредственно применяется сбор анамнеза. Анамнез указывается на наличие воспалительного процесса. Исходя из этого, расспрашиваются основные патологии больного.
Актуально будет провести осмотр больного. Так как клинические признаки на лицо. Больным желтухой свойственно пожелтение кожи.
В диагностике желтухи применяются лабораторные исследования. А именно – кровь и моча. В них наблюдается определенная патология.
Для более подробного исследования широко применяется биохимия. Она позволяет выявить наличие билирубина в крови. В общем анализе крови наблюдается пониженное содержание эритроцитов. Что также является показателем наличия гемолитической желтухи.
Применяется исследование печени. При этом обнаруживается нарушение ее функциональных особенностей. Для более подробного исследования печени проводится биопсия. Для обнаружения патологических тканей в ней.
А также биопсия необходима с целью диагностики более серьезных нарушений в печени. Вплоть до злокачественных новообразований. А также других патологий печени.
В некоторых случаях весьма целесообразно провести пальпацию печени. Для уточнения диагноза увеличения печени. Дополнительной диагностикой является ультразвуковая диагностика. Она позволяет выявить нарушения в печени. А также увеличение ее размеров. Может также увеличиваться селезенка. В некоторых случаях.
Профилактика
В ряде случаев заболевание возникает в результате не соблюдения санитарных норм. Прежде всего, личная гигиена. Поэтому профилактика желтухи заключается в соблюдении личной гигиены. Преимущественно важно мыть руки. Особенно до еды и после посещения санитарного узла.
Если желтуха вызвана другими сопутствующими болезнями, то необходимо вылечивать их вовремя. Допустим, при анемии необходимо принимать железосодержащие препараты.
Если обнаружена желчнокаменная болезнь, то также необходимо провести лечебную терапию. В данном случае может применяться консервативная терапия. Или же хирургическое вмешательство.
Также для предупреждения желтухи необходимо использовать безопасные сексуальные связи. Секс должен быть защищенным. С применением кондомов.
Желтуха передается и парентеральным путем, поэтому целесообразно использовать только обработанные иглы при инъекциях. Хорошо применять неспецифическую профилактику. Профилактика заключается в ведение вакцин.
Но преимущественно с целью активной иммунизации. И от вирусного гепатита. Что часто является сопутствующим заболеванием.
Лечение
Лечение желтухи будет заключаться в первопричине заболевания. То есть лечебная терапия данного заболевания напрямую зависит от сопутствующей патологии. Чем тяжелее основное заболевание, тем серьезнее патологический процесс.
Применяют медикаментозные средства. Они направлены на устранение причин болезни. А также на снижение билирубина в крови.
Широко применяется фототерапия. Данный метод лечения позволяет разрушить билирубин в крови больного человека. Так как он оказывается наиболее чувствительным к ультрафиолетовым лучам.
У новорожденных желтуха проходит самостоятельно. Не требуются медикаментозные средства. Лечение желтухи заключается в соблюдении диеты. Диета будет направлена на щадящий метод питания.
Пища не должна быть тяжелой. А также слишком острой и жирной. Лучше всего питаться щадящими и термически обработанными продуктами.
Щадящие и полезные продукты при желтухе:
- молочные продукты;
- овощи;
- диетическое мясо;
- нежирная рыба
При кожном зуде применяются антигистаминные средства. А именно – для устранения зуда и снижения воспаления. При механической желтухе целесообразно провести эндоскопическую процедуру. Она позволяет удалить большее количество камней.
Если присутствует злокачественная патология, то используют радикальное лечение. Или же оперативное вмешательство. Что в данном случае используется только по показаниям!
У взрослых
Желтуха – довольно частое заболевание. У взрослых людей она встречается нередко. Желтуха встречается в определенных климатических условиях.
К примеру, в Средней Азии. Желтуха распространяется в теплых странах с неблагоприятными санитарными условиями. Следует знать, что инкубационный период заболевания составляет несколько месяцев. Что также характеризует тяжесть заболевания.
Каковы же основные признаки заболевания? К основным признакам болезни у взрослых можно отнести:
- желтуха;
- увеличение печени и селезенки;
- повышенное содержание эритроцитов в крови;
- венозная стенка в животе
У взрослых людей отмечается сильный зуд. Изменяется цвет мочи и кала. Нарушение пищеварения, связано с потерей аппетита. Отмечаются болевые ощущения в правом подреберье.
К распространенным причинам заболевания у взрослых относят:
- опухоли различного характера;
- патология желчных путей;
- паразиты;
- осложнения после операции;
- лекарственные средства
В группе риска по заболеванию гепатитом следующие категории лиц:
- наркозависимые;
- люди с беспорядочными связями;
- зараженные родственники;
У детей
Желтуха у детей может развиться вследствие инфекционных болезней и заболеваний крови. Этиология также кроется в развитии вирусного гепатита. Вирусный гепатит у детей развивается с помощью фекально-оральных путей передачи. А также при бытовом контакте.
Может также прослеживаться гематогенный путь передачи. Это может быть парентеральным путем или при внутриутробном инфицировании. Родителям необходимо помнить, что желтуху лучше лечить в условиях стационара. При этом соблюдается строгий постельный режим и указания врача!
Наличие желтухи у ребенка не ведет к благоприятным последствиям. Чаще всего желтуха вызывает нервное расстройство. В свою очередь страдает умственное развитие ребенка.
Для того чтобы желтуха у ребенка не переросла в более тяжелое заболевание, важно не допустить хроническое течение гепатита. Оно может привести к хроническому течению желтухи. Это ведет к массе неприятных последствий. Вплоть до прекращения функционирования печени. Или к образованию злокачественных опухолей.
https://www.youtube.com/watch?v=nUe7L3fNd-M
Следует также знать, что желтуха новорожденных – физиологический процесс. Данный процесс проходит в течение нескольких суток. Если же патологический процесс усиливается, то можно говорить о патологии.
Прогноз
Чаще всего прогноз при желтухе благоприятный. Это связано со способностью печени восстанавливать свои клетки. Прогноз также во многом зависит от причин развития желтухи. В нередких случаях при гемолитической желтухе прогноз наиболее хороший.
Прогноз неблагоприятный только в случаях развития осложнений. Эти осложнений могут привести к тяжелым последствиям. Весьма угрожают жизни.
Исход
Болезнь заканчивается благоприятно при наличии своевременного, адекватного лечения. При легком течении желтухи можно лишь сменить рацион. А также бросить пагубные привычки.
Однако если желтуха вызвана гепатитом, то целесообразно провести комплексное лечение. При желчнокаменной болезни удалить камни оперативным или консервативным путем. Все зависит от показаний.
Выздоровление также может быть исходом заболевания. Однако для этого следует придерживаться определенных правил и использовать медикаментозную терапию. Она должна быть направлена не на облегчение симптомов, а на лечение болезни.
Продолжительность жизни
Желтуха обычно не оказывает влияния на продолжительность жизни. Однако тяжелое течение желтухи, вызванное сопутствующими заболеваниями, может повысить риск для жизни. Это следует учесть!
Только правильное лечение, соблюдение гигиены, диеты. А также лечение сопутствующих патологий весьма увеличит длительность жизни. При этом улучшая ее качество.
Помните, никто не позаботиться о вашем здоровье, кроме вас самих. Следите за своим здоровьем. Не усугубляйте патологический процесс в организме. И все будет хорошо!
Механическая желтуха
Механическая желтуха — желтушный синдром, связанный с нарушением выделения конъюгированного билирубина в просвет кишечника. Проявляется иктеричностью кожи, слизистых, склер, болезненностью в правой подреберной области и эпигастрии, диспепсическими явлениями, ахоличным калом и бурой мочой, холемическим кожным зудом. Диагностируется с помощью биохимического анализа крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, РХПГ. Для лечения применяется комплексная медикаментозная терапия, хирургические методы временного и постоянного восстановления тока желчи (литотрипсия, стентирование, дренирование, стомирование и др.).
Синдром механической (подпеченочной, обтурационной, компрессионной, застойной) желтухи — вторичное патологическое состояние, осложняющее течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами.
До 30 лет желтушный синдром обычно вызывается холецистолитиазом, с 30 до 40 лет соотношение случаев неопухолевой и опухолевой механической желтухи составляет 1:1, после 40 лет преобладают онкологические этиологические факторы. До 82% составляют женщины, у которых холестаз возникает преимущественно на фоне ЖКБ.
У мужчин чаще выявляется опухолевая обтурация (до 54% случаев).
Механическая желтуха
Подпеченочный холестаз — полиэтиологическое синдромальное состояние, вызванное нарушением оттока желчи из печени.
У большинства пациентов застой желчи обусловлен механической обтурацией, реже непроходимость желчевыводящих путей имеет динамическое (функциональное происхождение).
Специалисты в сфере гастроэнтерологии, гепатологии, хирургии выделяют следующие группы причин подпеченочной желтухи:
- Аномалии развития. Нормальная экскреция желчи становится невозможной при врожденной атрезии желчевыводящих путей. Препятствиями для желчевыделения могут служить кисты общего желчного протока, дуоденальные дивертикулы, расположенные вблизи фатерова соска. Отток желчи существенно замедляется при гипоплазии желчных ходов.
- Невоспалительная патология желчных путей. Подпеченочный холестаз возникает при холангиолитиазе, осложнившем ЖКБ. Нарушение проходимости желчных путей наблюдается при обтурации большого дуоденального сосочка вколоченными камнями, его стенозе, рубцовых стриктурах желчных протоков, сдавливании холедоха кистой головки поджелудочной железы.
- Воспалительные процессы. К значительному сужению или перекрытию путей оттока желчи приводят холангит, острый холецистит, осложнившийся спаечным перипроцессом, панкреатит, острый папиллит. Во всех этих случаях физиологический отток желчи замедляется вследствие отека стенки протоков, паренхимы органов, механического сдавления спайками.
- Объемные образования. При раке головки панкреатической железы, фатерова сосочка, печеночных протоков и холедоха, папилломатозе желчных ходов создаются условия для стойкой механической обтурации желчных путей. Аналогичная ситуация возникает при расположении в воротах печени лимфом, метастатически пораженных лимфатических узлов.
У некоторых пациентов причиной подпеченочной желтухи становятся паразитарные заболевания – желчные ходы могут сдавливаться извне эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обтурации. Крайне редко холестаз развивается из-за сдавления большого дуоденального соска при отеке поджелудочной железы или его закупорке слизистой пробкой, желчной «замазкой».
Пусковым моментом развития механической желтухи является застой желчи, связанный с отсутствием, недоразвитием желчных ходов, их сужением, обтурацией изнутри или сдавливанием извне.
При холестазе наблюдается обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных ходов, сообщения между желчными капиллярами и перисинусоидальными пространствами.
В результате в крови повышается содержание прямого билирубина, холестерина, возникает холемия, кожа и слизистые приобретают желтый цвет, окрашиваясь желчными пигментами.
За счет выделения водорастворимого конъюгированного билирубина почками моча приобретает характерную темную окраску («цвет пива»), в ней появляются желчные кислоты. Застой усугубляется внутрипеченочной желчной гипертензией. При достижении уровня 270 мм вод. ст.
желчные капилляры расширяются, их стенки повреждаются, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное поражение гепатоцитов сопровождается нарушением захвата и конъюгации непрямого билирубина, что приводит к увеличению его уровня в плазме.
Поскольку при полной механической обтурации желчь не поступает в кишечник и не подвергается дальнейшей трансформации, в кале и моче не определяется уробилин. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Основными признаками заболевания являются интенсивное желтое окрашивание кожных покровов, слизистых и склер, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита).
Патогномоничный симптом механической обструкции желчевыводящих протоков — обесцвечивание кала, сочетающееся с темной окраской мочи. У большинства больных развивается сильный кожный зуд, который не поддается медикаментозной терапии. При желтухе, связанной с воспалительными процессами в желчных протоках, может выявляться гипертермия.
При опухолевой природе заболевания у пациентов наблюдается резкая потеря массы тела вплоть до кахектического состояния.
Угнетение дезинтоксикационной функции печени при желтухе приводит к накоплению в крови аммиака, ацетальдегидов, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дистрофические изменения в органах, в тяжелых случаях возникает ДВС-синдром.
Самое опасное осложнение механической желтухи — формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Вследствие проникновения токсинов в головной мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется ухудшением когнитивных функций, нарушениями сознания, дискоординацией движений.
Избыточное накопление желчных кислот также может приводить к изменению свойств сурфактанта и нарушениям газообмена в легких.
Постановка диагноза механической желтухи не представляет затруднений при наличии характерной клинической картины. Диагностический поиск направлен на оценку тяжести состояния пациента и выявление основного заболевания, которое привело к блокировке выведения желчи. План обследования включает следующие лабораторные и инструментальные методы:
- Биохимический анализ крови. Основной признак – значительное (в несколько раз) повышения уровня прямого билирубина. Также при желтухе наблюдается возрастание показателей щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда отмечается увеличение печеночных трансаминаз, альдолазы, лецитина, липопротеинов.
- УЗИ печени и желчного пузыря. Ультразвуковое исследование позволяет обнаружить структурные изменения печеночной паренхимы (повышение или снижение эхогенности ткани), утолщение стенки желчного пузыря, дилатацию протоков. При сонографии определяют конкременты, которые вызывают механический блок выделения желчи в кишечник.
- МСКТ органов брюшной полости. При помощи послойного исследования тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением визуализируют взаимное расположение и размеры печени, поджелудочной железы, желчного пузыря. Компьютерная томография дает возможность выявить камни и новообразования, вызывающие развитие желтухи.
- Ретроградная холангиопанкреатография. Внутривенное контрастирование желчевыводящих протоков проводится для обнаружения конкрементов, которые на холангиограмме представлены в виде теней. При наличии противопоказаний возможно выполнение чрескожной холангиографии, особо ценной при подозрении на опухолевую природу желтухи.
В клиническом анализе крови зачастую обнаруживается повышение СОЭ до 20 мм/час и умеренный лейкоцитоз, может наблюдаться снижение эритроцитов и гемоглобина.
Дополнительно проводят исследование крови на альфа-фетопротеин, концентрация которого повышается при наличии злокачественного новообразования.
В лабораторном анализе мочи при механической закупорке желчевыводящих путей отсутствует уробилин. При затруднениях в постановке диагноза производят лапароскопию.
Дифференциальную диагностику осуществляют с печеночной и гемолитической желтухой, врожденными ферментопатиями, сопровождающимися повышением уровня билирубина в крови (синдромом Жильбера, Дабина-Джонсона), желтушностью кожи при длительном приеме акрихина. Помимо наблюдения гастроэнтеролога или гепатолога больному рекомендован осмотр абдоминального хирурга, инфекциониста, невропатолога, гематолога, онколога, анестезиолога-реаниматолога.
На первом этапе при подпеченочном холестазе назначается комплексная терапия, позволяющая ликвидировать застой желчи, купировать эндотоксикацию и стабилизировать состояние пациента.
Схема медикаментозного лечения включает гепатопротекторы, аминокислоты, репаранты, анаболические средства, витаминные препараты.
В более тяжелых случаях обтурационной желтухи целесообразно применение кортикостероидов, инфузионной терапии с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При выраженной интоксикации рекомендованы гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых гастроинтестинальных язв назначают блокаторы протонной помпы, антацидные и обволакивающие средства. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические подходы:
- Малоинвазивные инструментальные вмешательства. Эффективными способами устранения включений, блокирующих желчевыделение, являются литотрипсия конкрементов желчных протоков, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечением устья фатерова соска, назобилиарное дренирование при РПХГ. При наличии стриктур и стенозе применяются эндоскопические техники — стентирование холедоха, бужирование желчных протоков, баллонная дилатация сфинктера Одди. Чрескожное транспеченочное дренирование желчевыводящих ходов позволяет выполнить декомпрессию при невозможности проведения манипуляции через эндоскоп.
- Операции на билиарной системе. Показаниями для прямых хирургических вмешательств на высоте желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обтурации при поражении холедоха. При сохраненной проходимости пузырного протока для отведения желчи выполняется открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчевыводящего протока. При сложной патологии с поражением нескольких органов более эффективным методом декомпрессии желчевыводящей системы может стать наружное дренирование желчных путей по Холстеду, Керру.
После стабилизации состояния пациента для окончательного устранения предпосылок механической обтурации путей желчевыделения на втором этапе лечения патологии, осложнившейся подпеченочной желтухой, применяют хирургические методы.
При обструкции камнем общего протока производят холедохолитотомию — радикальное вмешательство, позволяющее восстановить желчевыделение. Извлечению камня может предшествовать холецистэктомия, проведенная наиболее подходящим для конкретного больного способом (лапароскопическая, открытая, SILS-операция, вмешательство из мини-доступа).
При локальной злокачественной неоплазии показана холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) используют при опухолевых процессах и грубой рубцовой деформации желчных протоков. Объем оперативного лечения при обструктивной гепатобилиарной, гастроинтестинальной и других видах хирургической патологии выбирают с учетом соответствующих медицинских протоколов.
Вероятность полного выздоровления зависит от тяжести основного заболевания и наличия интеркуррентных патологий. При своевременном лечении смертность не превышает 5%, прогноз относительно благоприятный.
При вынужденном проведении оперативного вмешательства на высоте механической желтухи уровень летальности достигает 10-30%. Меры специфической профилактики не разработаны.
Для предупреждения развития желтухи необходимо осуществлять раннюю диагностику и адекватную терапию состояний, которые могут вызывать механическую закупорку холедоха, фатерова соска, выполнять плановую санацию при наличии в полости желчного пузыря мелких конкрементов.
Желтуха у взрослых: причины, симптомы, диагностика и лечение
Если у вас пожелтела кожа, это не обязательно признак гепатита. Причин много. Прежде всего, нужно понять, что такое желтуха, какие симптомы бывают у взрослых. Важно проанализировать динамику заболевания, вспомнить, не было ли сомнительных контактов в последние полгода. От точности диагноза зависит лечение и прогноз.
Что такое желтуха?
Почему желтеет кожа, и больной становится похож на миньона? Так действует желчный пигмент билирубин. Он присутствует в крови у каждого человека. Образуется при разрушении красных кровяных телец, доставляется в печень, где меняет структуру (становится растворимым в воде).
После попадает в кишечник и выходит с фекалиями, частично с уриной. Когда билирубина вырабатывается слишком много, или нарушается процесс выведения из организма, он скапливается в крови, окрашивает кожу, белки глаз.
Можно сказать, желтуха – комплекс симптомов связанных с избыточным выделением билирубина, либо его выведения из организма.
Желтуха у взрослых бывает трех типов:
- Надпеченочная (гемолитическая).
- Паренхиматозная (печеночная).
- Механическая (обтурационная).
Каждый тип отличается механизмом развития, вызван различными заболеваниями.
Причины появления желтухи
Каждый тип желтухи имеет схожие симптомы, но формируется совершенно по-разному.
| Причины развития, какими болезнями вызвана | Вид болезни | ||
| Гемолитическая | Паренхиматозная | Механическая | |
| Этиология | Разрушается много эритроцитов, гемоглобина. Весь объем полученного билирубина печень вывести не может. Скапливается токсичный пигмент, на растворимый в воде. Начинается интоксикация, анемия. | Больны гепатоциты (клетки печени). Билирубин не связывается с белком, в таком виде поступает в кишечник. Развивается отравление организма. Почкам приходиться работать с двойной нагрузкой. | Желчные пути перекрыты камнем, опухолью. Пигмент не может добраться в кишечник, всасывается назад в кровь. При этом возникают приступы острой боли, печеночная колика. |
| Болезни | Аутоиммунные патологии, гемолитическая анемия. | Цирроз, вирусные гепатиты, органические поражения печени. | Желчнокаменная болезнь. Опухоли, спайки в железе и близлежащих органах. |
Как передается желтуха у взрослых?
Больной с гемолитическим, механическим типом не опасны для окружающих. Заразиться можно только вирусными гепатитами.
- Болезнь Боткина (гепатит А) передается в быту. Продукты питания, которые не прошли термическую обработку, не вымыты, также провоцируют болезнь. Время от заражения до появления симптомов 10 – 50 дней. При контакте с больным, вероятность заражения зависит от иммунитета.
- Гепатиты В и С передаются половым путем и с кровью. Вероятность заражения через слюну (поцелуй, посуда) не доказана.
Подцепить гепатит можно во время посещения:
- Стоматолога.
- Салона красоты (маникюр, педикюр, пирсинга).
- Тату мастера.
Риск заражения существует во время прямого переливания крови. Были случаи занесения инфекции при не надлежащем проведении медицинских манипуляций (капельницы, уколы)
Симптомы желтухи у взрослых
Цирроз, гепатит С и некоторые другие заболевания на ранних стадиях не дают о себе знать. Первые признаки желтухи любого типа у взрослых:
- Тошнота.
- Нежелание есть даже любимые блюда.
- Дискомфорт в желудке.
- Желтые ладони, глаза, кожа.
Специфические симптомы, анамнез указывают на тип заболевания.
| Симптомы | Возможный диагноз |
| Слабость, бледность, в окрасе кожи присутствует лимонный оттенок. Кал темный. Гемоглобин ниже 105. Селезёнка увеличена. | Надпеченочная желтуха. |
| Дискомфорт справа под ребрами, темная моча, отсутствие пигмента в кале, скопление жидкости в животе, синяки без причины, сосудистые звездочки. | Паренхиматозный тип. |
| Лихорадка, резкая боль в области печени, боль в животе, грудном отделе позвоночника. | Механическая желтуха. |
Симптомы при гемолитической и механической желтухе у взрослых развиваются стремительно. Когда разрушаются гепатоциты, болезнь быстро прогрессирует во время гепатита А, токсических, механических повреждениях пищеварительной железы.
Диагностика
Если вы знаете, что общались с больным гепатитом А человеком, после этого обнаружили симптомы желтухи, лучше сразу отправиться на приемный покой инфекционного отделения. В других ситуациях, начните с посещения терапевта. Если есть возможность проконсультироваться с гепатологом, воспользуйтесь ею.
После беседы, осмотра, пальпации печени врач назначит биохимический, общий анализ крови, попросит сдать для исследования мочу.
Дополнительные методы исследования:
- Изучение органов брюшной полости при помощи ультразвука.
- Кровь на АЛТ, АСТ чтобы узнать состояние печени.
- Наличие в крови специфических антител к вирусным гепатитам.
- В тяжелых случаях, при подозрении на раковую опухоль биопсия поджелудочной железы.
- МРТ.
Диагноз поставлен, пора начинать терапию.
Лечение желтухи у взрослых
Каждый вид желтухи предусматривает свой метод лечения.
| Тип болезни | Лечение |
| Гемолитическая | Борьба с анемией. Если железосодержащих препаратов не достаточно, назначают введение эритроцитов, переливание крови. Селезенку удаляют хирургическим путем в случаях, когда чрезмерный распад эритроцитов в ней остановить не удалось. |
| Печеночная | Прием лекарств для поддержки железы (гепатопротекторов), противовирусные в случае гепатита, останавливающие процесс рубцевания, если есть цирроз. Все зависит от болезни, нарушающей работу печени. |
| Механическая | Обеспечение проходимости желчного протока. Камни не больших размеров растворяют при помощи консервативного лечения. Большие – специальной волной, аппаратное лечение. Операция – крайняя мера. |
Для лечения желтухи у взрослых необходимо:
- вывести токсины;
- справиться с осложнениями;
- обеспечивать полноценное питание, которое не перегружает желудок и печень;
- отказаться от употребления всех видов спиртных напитков.
Последствия и прогноз желтухи у взрослых
Пищеварительная железа обладает регенеративной функцией, значит, если лечение начато не ранних сроках, есть шанс на полное восстановление органа.
К сожалению, не все взрослые люди обращаются за помощью вовремя. А некоторые заболевания проявляются слишком поздно. Прогноз зависит от болезни, вызвавшей желтуху, и стадией, на которой начато лечение.
- При циррозе на 4 стадии, не леченном гепатите С, раке печени 4 степени продолжительность жизни у взрослых редко превышает год.
- Камни в желчных путях, болезнь Боткина, поддаются лечению, не влекут за собой катастрофических последствий.
- Развитие осложнений ухудшает прогноз, свидетельствует о серьезных повреждениях паренхимы.
Осложнения желтухи у взрослых
- Воспаление мочевой системы. Заболевания почек.
- Асцит. Лишняя жидкость не попадает в почки, а скапливается в брюшной полости.
- Интоксикация мозга (печеночная энцефалопатия), кома.
- Тошнота, запоры, диарея.
Даже после лечения, помните, печень нуждается в заботе. Следить за состоянием необходимо в течении всей жизни. Регулярные анализы, диета, профилактические курсы гепатопротекторов, помогут избежать проблем в будущем.
Итак, желтуха у взрослого требует срочных действий. При первых симптомах:
- Соберите утреннюю мочу. В любом случае доктор назначат анализ, так вы сэкономите время.
- Обратитесь к терапевту, при наличии контакта носителем гепатита А, к инфекционисту.
- Четко следуйте назначениям.
Тон кожи лица не всегда бывает идеальным. Следы старения, пигментные пятна, купероз. Серый и тусклый цвет лица не добавляет привлекательности. Но можно решить эту проблему при помощи таких косметологических средств, как лазерная, механическая чистка, пилинги, биоревитализация.
Основа красоты любой представительницы женского пола – это молодая кожа и здоровый цвет лица. Но наша кожа, особенно с возрастом теряет тонус, упругость, ухудшается ее цвет, структура и микрорельеф. По этой причине надо применять меры, чтобы вернуть кожным покровам прежнее состояние. И на помощь приходит современная косметология. Конечно при помощи корректоров, консилеров, тональных основ можно замаскировать недостатки, но это будет носить временный характер. Аппаратные и инъекционные процедуры, проводимые в клинике, помогут обрести настоящую красоту.
Причины неровного цвета лица
Часто неровный цвет лица имеет причины. Но бывает и так, что он достается человеку по наследству. Иногда ухудшение цвета говорит о том, что имеются сбои в работе организма. Поэтому обращение в отдельных ситуациях к медицинским специалистам точно не будет лишним. Почему ухудшается цвет лица?
- Сбои в работе желудочно-кишечного тракта. Вообще состояние нашего ЖКТ играет огромную роль в здоровье организма. Патологии, шлаки, токсины – все это отражается на состояние эпидермиса. Особенно заметны проблемы, когда есть заболевания кишечника, частые запоры, диареи, метеоризм. Поэтому полезно очищать его при помощи лекарственных средств, отваров и восстанавливать микрофлору благодаря приему препаратов или продуктов с полезными бифидобактериями;
- Генетические факторы. Особенности микрорельефа, цвета лица могут передаваться от родителей к детям буквально из поколения в поколение;
- Авитаминоз. Нехватка жизненно важных витаминов и минералов остро ощущается всеми системами организма. В том числе на нее реагирует и эпидермис. На фоне выраженного авитаминоза обычно ухудшается кровообращение тканей и лимфатический отток;
- Сухой тип кожи. Люди с таким типом часто страдают от стянутости, шелушения, при этом цвет лица у них зачастую нездоровый. Поэтому крайне важно не забывать об ежедневном комплексном уходе и увлажнение. Можно использовать кремы и эмульсии, которые содержат в своем составе такой компонент, как гиалурон. Он наполняет эпидермис и дерму влагой;
- Проблемы с выработкой пигмента меланина. Обычно они возникают на фоне интенсивного воздействия ультрафиолетового излучения. Само по себе солнце вызывает процессы фотостарения, при которых быстрее образуются морщины, заломы, появляются следы пигментации. Кожа после солнечного света обретает неровную и пятнистую фактуру, которая существенно старит и портит внешний вид человека. Поэтому важно защищать ее при помощи специальных средств;
- Курение. Вредная привычка, негативно влияющая на кожные покровы. Они быстрее стареют, становятся тусклыми, сероватыми. Поэтому все же для молодости и здоровья кожи стоит бросить курить. Также вредит употребление алкогольных напитков;
- Нарушение сна. В норме человек должен спать не менее 8 часов. Иначе страдает не только организм, но и сама кожа;
- Неправильный рацион питания. Не зря говорят, что мы то, что мы едим. Поэтому отказаться стоит от вредной и нездоровой пищи. К ней можно отнести сладости с избытком сахара, фаст-фуд, жареную, жирную, копченую, слишком соленую пищу. Питаться стоит полезной едой. Например, нежирные сорта мяса такие, как говядина, курица, индейка. Красная рыба в виде форели или семги, богатые важными для здоровья кожи полиненасыщенными жирными кислотами. Фрукты и овощи, в которых есть натуральная фруктоза, сахароза, витамины, минералы, пептиды, ферменты, важные для пищеварения;
- Осложнения патологий дерматологического характера или реакция организма на их терапевтическое лечение. Менять цвет кожи атопический дерматит, псориаз, экземы, фотодерматоз. Кожный покров меняется после перенесенной угревой сыпи. Часто угри плохо заживают, появляются гнойные воспаления, которые потом приводят к образованию постакне. Это может быть не только нарушение микрорельефа, но и пятна, которые похожи на пигментацию;
- Стрессовые ситуации и нестабильный психоэмоциональный фон. Сильные переживания наносят урон организму. Впрочем, как и нашей кожи. В результате пережитых переживаний она становится сухой, тусклой, проявляются сильнее морщинки и покраснения. Все дело в том, что при стрессе либо психоэмоциональном потрясении начинается усиленная выработка гормона кортизола, который негативно влияет на состояния эпидермиса и дермы.
Конечно же на цвет кожи влияет и уход. Точнее неправильно осуществляемый уход. Некачественная декоративная косметика может вызывать неприятные аллергические реакции. Также макияж ни в коем случае нельзя оставлять на ночь, поэтому демакияж следует делать всегда. Уход за кожей обязан включать в себя такие этапы, как очищение, тонизирование, увлажнение, питание и защиту от ультрафиолетового излучения. Таким образом можно продлить ее молодость и красоту.
Важно понимать, что фактор, провоцирующий изменение цвета кожных покровов – это обезвоживание. Наша кожа нуждается в увлажнении не только снаружи при помощи применения уходовых средств, но и изнутри. Поэтому норма потребления чистой питьевой воды в день должна составлять не меньше двух с половиной литров. И это не должны быть газированные напитки, морсы, сладкие соки. Еще стоит сказать о том, что бывают изменения оттенка кожи лица при беременности, климаксе, гормональном эндокринном сбое.
Способы выравнивания тона кожи лица
Вернуть здоровый цвет лица можно при помощи разнообразных салонных и косметологических процедур. Таких, как химические пилинги, чистка лица, лазерная чистка, криомассаж, биоревитализация. Все они направлены на улучшение состояния кожных покровов, регенерацию, обновление, стимулирование выработки эластина и коллагена. Есть способы временной коррекции эстетических проблем. В этих целях применяется контуринг, осуществляемый праймерами, правильно подобранными тональными основами, консилерами, румянами. Здоровье и красота кожи обеспечивается и изнутри. Поэтому важно наладить режим дня, свой рацион питания, водный баланс, сон, исключить малоподвижный образ жизни, приводящий со временем к образованию застойных явлений в организме. Для улучшения микроциркуляции крови и местного кровообращения полезно делать массаж и лицевую гимнастику даже в домашних условиях.
Салонные процедуры
Косметологические и салонные процедуры обладают высокой эффективность. Они могут быть аппаратные и инъекционные. К аппаратным можно отнести лазерную чистку или криомассаж. Инъекционные процедуры – это биоревитализация, применение мезококтейлей, плазмолифтинг. Они помогают бороться с недостатками изнутри. Улучшить цвет кожи можно пройдя механическую чистку лица либо пилинг кислотами, которые помогают быстрее обновляться клеткам эпидермиса.
Лазерная чистка
Лазерная чистка – это безопасная косметологическая процедура, позволяющая улучшить цвет, структуру, микрорельеф кожи. В ходе нее используется лазерное излучение. При его применении происходит вапоризация тканей, устраняются черные точки, следы пигментации, загрязнения на кожи. После него происходят активные процессы обновления и регенерации на клеточном уровне. Лазерная чистка помогает решить следующие проблемы:
- Неровный цвет лица;
- Морщины и заломы;
- Повышенное продуцирование сального секрета;
- Пигментация;
- Воспалительные процессы;
- Постакне;
- Сухость и дряблость.
Процедура не требует длительной предварительной подготовки. Она фактически безболезненная, так как применяется аппликационная анестезия. И в современных лазерных установках есть специальные системы охлаждения. Период реабилитационного восстановления короткий. Обычно отечность, покраснение, гиперемия наблюдаются в течение пары дней после сеанса лазерной терапии.
Механическая чистка лица
Механическая чистка подразумевает ручное удаление рогового слоя эпидермиса. Также в ходе нее проводится очищение сальных желез, черных точек. Косметолог применяет специальные инструменты для чистки и препараты. Перед ней делается демакияж и кожа очищается от загрязнений антисептическим средством. Может дополнительно наноситься маска, выполняющая функцию поверхностного пилинга. Она хорошо растворяет омертвевшие частички. Делается распаривание, помогающее стать верхнему эпидермальному слою более рыхлым по своей структуре. Далее применяются инструменты, такие как ложка Уно для удаления грязи и жирового налета. После чистки кожа дополнительно дезинфицируется и на нее наносится специальный успокаивающий крем либо гель.
Пилинг
Пилинг может быть поверхностным, срединным и глубоким. Для улучшения цвета лица, особенно если надо убрать пигментные пятна и следы постакне лучше выбрать химический срединный пилинг, который обладает глубокой эффективностью. Поверхностные пилинги действуют на уровне рогового слоя. Часто в его состав входят фруктовые кислоты, например, гликолевая кислота. Срединный действует на более глубокие эпидермальные и дермальные слои. В нем может быть ретинол, ТСА, салициловая, азелаиновая, молочная, пировиноградная кислота. Уже через неделю после него можно заметить полное обновление и регенерацию кожи. Глубокий пилинг применяется реже, так как он имеет риски побочных эффектом. Часто в его состав включен достаточно агрессивный компонент в виде фенола. В качестве пилинга для улучшения цвета лица можно пройти алмазную, лазерную дермабразию, бромассаж, газожидкий пилинг.
Криомассаж
Криомассаж – это особая косметологическая процедура. И в ходе нее используется обычно жидкий азот и лед. На организм человека оказывается мощное холодовое воздействие. За счет него улучшается состояние кожи, улучшается ее цвет и структура. Медицинские специалисты в ходе своей работы применяют специальные аппликаторы с жидким азотом. Они направляют по особым массажным линиям. Процедура достаточно легко переносится пациентами, имеет множество плюсов, вполне безопасна для применения. В ходе криомассажа оказывается дополнительно еще и выраженный лимфодренажный эффект, повышающий тонус и упругость. Есть общая и местная криотерапия. При общей человек помещается в особую криокамеру, где воздействие оказывается комплексно на весь организм. При местной применяются аппликаторы с жидким азотом, воздействующие на область лица.
Биоревитализация
Биоревитализация подразумевает то, что под кожу медицинским специалистам вводится специальный препарат, содержащий в себе компоненты гиалуроновой кислоты. Она обеспечивает высокий уровень увлажнения кожных покровов, выравнивает их цвет, тонус, рельеф. Также стимулируются обменные и иммунные процессы в тканях. Можно при помощи процедуры избавиться от следов угревой сыпи, пигментации, темных кругов, серого цвета лица. Она может проводиться не только инъекционным образом, но при помощи аппаратных устройств. Это может быть магнитофорез, криобиоревитализация, кислородная биоревитализация, аквафорез, ионофорез, лазерная биоревитализация, ультрафонофорез.
Косметические методы выравнивания цвета лица
Макияж помогает сделать образ более привлекательным. И если у вас тусклый, неровный, нездоровый цвет кожи, то тогда можно воспользоваться средствами для контуринга. В своем арсенале полезно иметь хайлайтеры, румяна, праймеры, консилеры, тональные основы, которые помогут сделать коррекцию вашей внешности.
Праймер
Праймер представляет собой специальное косметическое средство. Для выравнивания тона кожи наносить его надо под тональный крем. Он фиксирует макияж на протяжении долгого период времени. База хорошо маскирует темные пятна, круги под глазами, расширенные поры в области носогубного треугольника. Можно подобрать праймер, имеющий в своем составе биологически активные компоненты. Такие, как экстракты трав и целебных растений, гиалурон, витаминные и минеральные комплексы. Они позволяют осуществлять дополнительный комплексный уход за кожей. Полезно пользоваться базой под макияж, если у вас жирная или чувствительная склонная к образованию покраснений кожа.
Тональный крем
Тональный крем позволяет придать красивый и ровный оттенок. Он устраняется темные участки, делает невидимыми следы пигментации, удачно маскирует воспаления, прыщи, сосудистые звездочки, покраснения и высыпания. Сейчас в продаже есть широчайший диапазон подобных косметических средств. Например, легкие BB-кремы, составы с флюидами, увлажняющими и питательными компонентами. Что надо учитывать при выборе тонального крема?
- Определите свой тип кожи. Например, если она сухая, то стоит пользоваться кремом с увлажняющими компонентами. Для жирной подходит тон с матирующим эффектом, а для чувствительной с маркировкой «некомедогенно»;
- Выбирайте подходящий по цветотипу оттенок. Если вы хотите использовать крем для контуринга стоит остановить внимание на тональных основах на несколько тонов темнее;
- Учитывайте степень стойкости средства. Более стойкие кремы с плотной матовой текстурой. Они держатся буквально до вечера.
Определите какой эффект вы хотите получить от тонального крема. Матирующий, увлажняющий, питательный, антивозрастной, светоотражающий.
BB-крем
BB-крем – это средство, которое не только маскирует проблемы на коже, но и питает, увлажняет ее. Он может обладать успокаивающим и лечебным эффектом, имеет легкую невесомую текстуру. В продаже есть BB-кремы, содержащие в себе компоненты для защиты кожных покровов от ультрафиолетового излучения. Производится такой крем обычно в двух оттенках светлом и темном. Уникальность крема кроется в том, что он хорошо адаптируется под любой тон кожи. Его можно использовать вместо тонального крема, если у вас имеются проблемы в виде угревой сыпи, покраснений, акне, комедонов.
Корректор
Корректор представляет собой популярное тональное средство. Оно имеет плотную текстуру. Применяется для того, чтобы было замаскировать несовершенства кожи, находящиеся локально на лице. Палитра корректоров, существующих в продаже достаточно широкая от розового до зеленого. Макияж с корректором можно поднять на уровень профессионального, сделав тон кожи максимально здоровым и идеальным. Он маскирует сеточки сосудов, пигментные пятна, веснушки, темные участки под глазами.
Выпускается уходовое средство в виде специальных палеток, тюбиков с кремом, стиков, которые имеют две стороны. Светло-зеленый корректор хорошо убирает следы воспалений на лице, в том числе и небольшие покрасневшие прыщики. При помощи розового корректора можно устранить темные участки или скорректировать места с расширенными порами, сеточками сосудов. Корректор в виде стика либо карандаша идеально подходит если у вас проблемная кожа, склонная к воспалительным процессам. Жидкий корректор можно наносить в область глаза или носогубной складки. Сухой корректор применяться может для скульптурирования лица. В линейке сухих корректоров часто встречаются тональные средства светло-розового, коричневого, серого оттенка.
Хайлайтер
Хайлайтер косметическое средство, которое обладает выраженными отражающими свойствами. Оно делает иллюзию того, что ваша кожа буквально подсвечена изнутри. Кожа с хайлайтером выглядит более молодой, здоровой, сияющей и отдохнувшей. Также при помощи подобного средства можно контурировать лицо, нанося его на выпуклые части. Например, в область скул, носа, бровей. Помогает хайлайтер зрительно увеличивать глаза, делая взгляд более открытым. Он позволяет улучшать микрорельеф кожных покровов. Если вы хотите придать своей коже более свежий и отдохнувший вид, то тогда хайлайтер надо наносить на высокие точки скул.
Цвет хайлайтера может быть от теплого до холодного. Например, серебристый, золото, розовый, персиковый, фиолетовый. Также свежесть лицу придает хайлайтер, нанесенный аккуратно в зону лба. Можно добавить немного средства прямо между бровями. А если нанести его на нос, то тогда он визуально станет гораздо меньше. По своей текстуре подобное средство может быть жидким либо сухим. Жидкий имеет светоотражающие микрочастицы и он может применять даже в качестве базы под макияж, подсвечивая вашу кожу изнутри.
Консилер
Консилер представляет собой средство, которое применяется для контуринга. Оно помогает удачно маскировать локальные несовершенства кожных покровов, делая лицо более молодым, сияющим, здоровым. Часто применяется для корректировки периорбитальной зоны. В частности, жидкий консилер можно наносить под глаза, чтобы убрать темные мешки и синяки. Он имеет менее плотную основу, чем корректор, помогающую скрыть множество проблем. Таких, как следы фотостарения, мелкие морщинки, постакне, пигментные пятна, сеточки сосудов и мелкие звездочки. Правильно подобранный корректор может прекрасно сливаться с любым тональным кремом. Для макияжа его следует также наносить на Т-зону. Оттенков консилера бывает масса. От зеленоватых и желтых до розовых и персиковых. Кстати, корректор сушит кожу. Консилер ее увлажняет и делает более гладкой.
Румяна
Румяна помогают придать коже здоровый красивый оттенок. Они наносятся на зону скул. Их оттенок не должен сильно отличаться от вашего цветотипа кожи. Причем подбирать помаду и румяна надо одного оттенка, чтобы они смотрелись максимально естественно. Для проблемной кожи можно использовать румяна с холодным подтоном.
Как выровнять тон лица макияжем?
При макияже надо придерживаться принципов контуринга выделяя скулы, уменьшая зону носа, подчеркивая глаза. Обязательно используйте базу под тональную основу. Подчеркнуть красивый тон кожи можно при помощи хайлайтера, а убрать темные пятна, следы пигментации, покраснения консилером и правильно подобранной тональной основой.
Как выровнять цвет лица в домашних условиях?
Для выравнивания цвета лица в домашних условиях можно использовать маски, осветляющие кремы, эмульсии с высокой концентрацией биологически активных веществ. Также пользой обладают народные средства. Например, маска из толченой петрушки осветляет кожу и убирает пигментацию. Для увлажнения и улучшения цвета кожи можно использовать домашние маски с алоэ вера, ромашкой, зверобоем в составе.
Способы выравнивания тона кожи лица без косметики
Улучшить состояние кожи можно при помощи организации правильного образа жизни. В частности, он включает в себя нормальное здоровое питание, занятия спортом, оптимизацию режима сна и водного баланса.
Правильное питание
Правильное питание играет важную роль. Крайне не рекомендуется есть фаст-фуд, жареную, слишком перченую, жирную пищу, газированные напитки. Рацион питания должен быть правильным и сбалансированным. Прежде всего с соблюдением баланса белков, жиров и углеводов. Полезно для улучшения состояния кожи включать в него продукты, богатые полиненасыщенными жирными кислотами омега-3. Они обычно содержатся в красных сортах рыбы таких, как семга или форель. В рационе должна быть обязательно клетчатка, получаемая из фруктов и овощей. Она прекрасно очищается кишечник и улучшает его перистальтику.
Сон
В норме спать надо не меньше 8 часов. Это помогает организму хорошо отдохнуть. Режим сна крайне важен и если вы имеете проблемы с ним, например, из-за стресса, то тогда можно принимать седативные успокаивающие вещества. Хорошо помогает засыпать отвар лаванды или чабреца.
Отказ от вредных привычек
Курение и алкоголь крайне негативно действуют на кожу. Курение ухудшает кровообращение в тканях, поэтому у курильщиков характерный сероватый цвет лица. Алкоголь приводит к обезвоженности и отечности кожи.
Поддержание водного баланса
Вода крайне важна для организма. Пить надо для здоровой и красивой кожи объем жидкости не меньше двух с половиной литров в день. Не заменяйте воду морсами, соками, сладкой газировкой.
Занятие спортом
Малоподвижный образ жизни приводит не только к лишнему весу, но и к застойным явлениям в коже. Все потому, что для нормального лимфатического оттока требуется, прежде всего, движение. Поэтому заведите себе привычку хотя бы ежедневно проходить не меньше десяти тысяч шагов.
Часто задаваемые вопросы
Ответы на частые вопросы от наших пациентов.
Какую процедуру лучше всего выбрать для устранения пигментации на лице?
Лазерная чистка лица отлично подходит для устранения следов пигментации. Она позволяет убрать пятна, сократить количество веснушек, улучшить цвет, микрорельеф и общее состояние кожи.
Какой химический пилинг лучше выбрать?
Все зависит от состояния кожи и текущих проблем. Оптимально подбирать химические срединные пилинги на фруктовых кислотах. Для устранения воспаления, постакне стоит обратить внимание на пилинги с салициловой кислотой в составе.
Сколько курсов пилинга надо пройти для улучшения цвета лица?
Чтобы эффект был стойкий и омоложение кожных покровов происходило на клеточном уровне можно сделать порядка 6 поверхностных пилингов или два-три срединных химических. Интервал между сеансами должен составлять не меньше трех недель для полного восстановления.
Какая польза от криомассажа?
Криомассаж помогает улучшить цвет кожи. Он повышает ее упругость и эластичность, способствует обновлению клеток эпидермиса, усиленной выработки коллагеновых и эластиновых волокон. После него улучшается кровообращение и лимфатический отток, нормализуется работа сальных желез, сокращаются морщинки.
Врач дерматолог-косметолог, кандидат медицинских наук, главный врач клиники «Elevans», опыт более 17 лет.
Возникновение желтухи у взрослых людей явление не столь частое. По факту это клиническое проявление патологических нарушений в организме. Желтуха имеет характерные симптомы в виде пожелтевших склер глаз, кожи лица, тела, включая слизистые оболочки. Иногда заболевание ставят в один ряд с вирусными гепатитами, что не совсем верно. Патогенез может быть разным, определяя в итоге тип диагноза и выбор тактики лечения. В зависимости от природы происхождения заболевание может иметь заразный характер (в случае с гепатитами). При нарушении пигментного обмена, оттока желчи, патологиях печени – передача болезни от человека к человеку не происходит.
Информация о заболевании: что необходимо знать
Самый большой метаболический орган – печень. При различных заболеваниях ее структура и функциональность изменяется. Один из ключевых участников процесса – билирубин, который образуется в результате разрушения гемоглобина. Он транспортируется в печень вместе с кровотоком, связывается с желчью и затем через желчные протоки перемещается в пищеварительный тракт. Билирубин выводится из организма преимущественно с каловыми массами и в незначительном количестве – с мочой. Если на каком-то этапе происходит сбой, это вещество накапливается в крови, оказывая негативное воздействие на внутренние органы.
Особенности проявления симптомов
У взрослых людей симптомы желтухи проявляются не только в виде желтого цвета кожи, белков глаз, слизистых оболочек. В списке находятся и следующие пункты:
- усиленный кожный зуд;
- увеличенная печень;
- изменение цвета мочи и кала;
- болевые ощущения в правом подреберье;
- повышенные показатели эритроцитов в крови;
- лихорадка и озноб;
- потеря веса;
- расстройство пищеварения;
- склонность к появлению синяков;
- кровь в рвотных массах.
Перечень причин для возникновения болезни
Причины желтухи могут быть патологического или приобретенного характера:
- вирусные инфекции;
- опухоли печени или желчевыводящих путей;
- заражение паразитами;
- патологические изменения печени и желчного пузыря;
- длительное применение лекарств;
- злоупотребление алкоголем;
- разные виды болезней в анамнезе;
- осложнения после операций.
Основные виды у взрослых
У взрослых людей желтуха виды имеет с разным патогенезом и этиологией. Классификация обширная. Необходимо выделить основные типы заболеваний этого направления. Желтуха бывает:
- гемолитическая (патологическое разрушение эритроцитов);
- паренхиматозная (печеночная);
- холестатическая (экстрапеченочная).
Это краткая классификация желтух, поскольку каждая из них имеет много подвидов. Гемолитическая форма характеризуется скоплением билирубина и сложностью его выведения из организма. Протекает в умеренной форме, показатели не превышают 85 мкмоль/л. Причинами для ее возникновения может быть ряд заболеваний в виде анемии, лимфолейкоза, тропической малярии и лимфосаркомы, токсического воздействия лекарственных препаратов.
Паренхиматозная или печеночная форма имеет главный провоцирующий фактор – цирроз печени и вирусный гепатит. Патогенез сложный. Характерными признаками являются желтый цвет кожи, который со временем сменяется красным оттенком. На УЗИ наблюдается увеличенная печень, а на коже появляются сосудистые звездочки.
Холестатическая желтуха характеризуется повышенным давлением в желчевыводящей системе, а также невозможностью транспортировки билирубина из печени в кишечник. У пациентов с таким диагнозом наблюдается зуд кожного покрова, признаки цитолиза (повреждение клеток эукариот).
Различия при заболевании у детей и взрослых
У взрослых и детей желтуха протекает по-разному, что определяется патогенезом (причинами возникновения). В классификации заболевания есть отдельное направление с разновидностями только детских (неонатальных) форм болезни. К ним относятся: физиологическая, конъюгационная, ядерная, патологическая желтухи.
Есть ли риск заразиться и профилактика
Не все виды заболевания носят заразный характер. Это возможно только в случае с вирусными гепатитами. Путь передачи инфекции: орально-фекальный. По этой причине необходимо соблюдать правила личной гигиены, не употреблять грязные овощи и фрукты, перед каждым приемом пищи мыть руки. Для снижения нагрузки на важный метаболический орган (печень) рекомендуется ограничить алкоголь и неконтролируемый прием медикаментов. Один из эффективных методов профилактики желтухи и вирусных гепатитов – вакцинация.
В чем опасность
Своевременная постановка диагноза позволяет полностью вылечить заболевание. Как только есть признаки желтухи у взрослого человека, необходимо срочно обратиться к врачу. Запущенные стадии болезни могут привести к осложнениям, например, циррозу печени, перитониту, интоксикации нервной системы, печеночной коме.
Сведения о диагностике и лечении заболевания
Диагностика желтухи заключается в определении причин ее появления. После визуального осмотра врач назначает ряд исследований для изучения патогенеза и постановки диагноза:
- исследование маркеров вирусных гепатитов;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- МРТ;
- дуоденальное зондирование;
- биопсия печени.
Основные аспекты лечения
При обнаружении причин заболевания желтуха лечение назначается с учетом типа патологических процессов. Терапия носит комплексный характер и состоит из:
- медикаментозного лечения;
- физиотерапевтических мероприятий;
- соблюдения пациентом диеты.
В сложных случаях, когда необходимо обеспечить выведение желчных масс, пациенту показано оперативное вмешательство с целью удаления опухолей или образовавшихся камней. Возможно удаление желчного пузыря. Если у пациента надпочечная форма заболевания, требуется лечение анемии. При наличии осложнений пациенту делают переливание крови. Если желтуха имеет инфекционный характер, лечение проводится исключительно в условиях стационара. Не рекомендуется заниматься самолечением по народным советам. Без квалифицированного медицинского сопровождения это опасно для здоровья.
Ответы на самые частые вопросы
Как передается желтуха?
Желтуха не передается от человека к человеку, если причиной ее развития стали функциональные нарушения и внутренние патологии органов. Если заболевание имеет инфекционную природу, заразиться можно орально-фекальным путем. Рекомендуется часто мыть руки, не употреблять сырую воду из-под крана, не пользоваться услугами сомнительных стоматологических клиник, салонов красоты.
Как лечить желтуху?
В большинстве случаев заболевание является проявлением патологических нарушений в организме. Лечение зависит от формы болезни. Терапия назначается комплексная с изучением первопричины появления желтухи.
Заразна ли желтуха у взрослых?
Болезнь заразна только в том случае, если носит гепатитный характер. При функциональных нарушениях печени и желчевыводящих путей желтуха у взрослых не заразна.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону: